Voorkant. Behav. Neurosci., 02 April 2014 |
Carla Kalkhoven1, Cor Sennef1, Ard Peeters1 en Ruud van den Bos2*
- 1Chardon Pharma, Herpen, Nederland
- 2Afdeling Organisme Dierfysiologie, Faculteit Wetenschappen, Radboud Universiteit Nijmegen, Nijmegen, Nederland
De Ziekte van Huntington (HD) is een genetische, neurodegeneratieve aandoening, die specifiek striatale neuronen van de indirecte route beïnvloedt, resulterend in een geleidelijke afname van spiercoördinatie en verlies van emotionele en cognitieve controle. Interessant is dat de aanleg voor pathologisch gokken en andere verslavingen gepaard gaat met verstoringen in dezelfde cortico-striatale circuits die zijn aangetast in de ZvH, en soortgelijke ontremming-gerelateerde symptomen vertonen, inclusief veranderde gevoeligheid voor straffen en beloningen, impulsiviteit en onvermogen om voordelen op lange termijn te overwegen. over kortetermijnbeloningen. Zowel ZvH-patiënten als pathologische gokkers vertonen vergelijkbare prestatietekorten bij risicovolle besluitvormingstaken, zoals de Iowa Gambling Task (IGT). Deze overeenkomsten suggereren dat ZvH-patiënten een waarschijnlijke risicogroep zijn voor gokproblemen. Dergelijke problemen zijn echter slechts incidenteel waargenomen bij ZvH-patiënten. In deze review willen we het risico van pathologisch gokken in de ZvH en de onderliggende neurobiologische mechanismen karakteriseren. Vooral met de huidige opkomst van gemakkelijk toegankelijke kansen voor internetgokken, is het belangrijk om deze risico's te begrijpen en dienovereenkomstig passende patiëntenondersteuning te bieden. Op basis van neuropathologische en gedragsmatige bevindingen stellen we voor dat ZvH-patiënten mogelijk niet de neiging hebben om risico's te nemen en te beginnen met gokken, maar dat ze wel een verhoogde kans hebben om een verslaving te ontwikkelen als ze eenmaal deelnemen aan gokactiviteiten. Daarom moeten de huidige en toekomstige ontwikkelingen van internetgokmogelijkheden en gerelateerde verslavingen voorzichtig worden overwogen, vooral voor kwetsbare groepen zoals ZvH-patiënten.
Introductie
De Ziekte van Huntington (HD) is een genetische neurodegeneratieve aandoening, overgeërfd op een autosomaal dominante manier. De ziekte wordt gekenmerkt door progressieve motorische, cognitieve en gedragssymptomen, die meestal duidelijk worden tussen 30 en 50 van een jaar en leiden tot vroegtijdige sterfte in 10-20 jaar na het begin van de ziekte. HD wordt veroorzaakt door een mutatie in het Huntingtin-gen (HTT), wat leidt tot eiwitaggregatie, deregulering van verschillende cellulaire processen en uiteindelijk tot celdood. Neuronale degeneratie vindt aanvankelijk selectief plaats in het striatum (caudate nucleus en putamen), waar het cortico-striatale routes beïnvloedt die dienen om motorische en cognitieve functies te controleren (Reiner et al., 2011; Vonsattel et al., 2011). Op het niveau van de motor wordt dit degeneratieve proces uitgedrukt als ongeorganiseerde bewegingen (chorea), terwijl op cognitief / gedragsniveau patiënten een "syndroom van uitvoerende dysfunctie" vertonen, dat onder andere impulsiviteit, slechte risicobeoordeling en het onvermogen om een slechte beloop van actie (Hamilton et al., 2003; Duff et al., 2010b). Vergelijkbare gedrags- en cognitieve symptomen worden gezien bij verslavingsgedrag dat verband houdt met stoffen of activiteiten (Newman, 1987; Rosenblatt, 2007; Iacono et al., 2008). Daarom kan worden verwacht dat ZvH-patiënten het risico lopen om verslavingen te ontwikkelen. Besluitvormingsparadigma's in laboratoriumomgevingen hebben inderdaad tekortkomingen gesuggereerd in risicovolle besluitvorming bij gevorderde ZvH-patiënten (bijv. Stout et al., 2001), en pathologisch gokken is incidenteel waargenomen in deze patiëntengroep (De Marchi et al., 1998). Deze bevindingen zijn echter zeldzaam en verrassend genoeg hebben slechts weinig onderzoeken de symptomen en de gevolgen van bijvoorbeeld gedragsondermijning in de ZvH rechtstreeks onderzocht.
In deze review zullen we stellen dat ZvH-patiënten een risicogroep kunnen zijn voor het ontwikkelen van problematisch gokken. Ten eerste wordt problematisch gokken gekenmerkt door het onvermogen van de proefpersonen om te stoppen met gokken ondanks financiële, persoonlijke of professionele problemen. Op basis van neurobiologische stoornissen en gedragssymptomen lijkt het vermogen om het gokgedrag te stoppen verminderd of afwezig bij ZvH-patiënten. Ten tweede, vanwege de meer liberale gokhoudingen en de toenemende mogelijkheden van legaal en illegaal internet gokken (zie bijvoorbeeld Griffiths, 2003), kunnen we verwachten dat het aantal gokproblemen de komende jaren zal toenemen. Verhoogde toegankelijkheid kan specifiek een risico vormen voor kwetsbare groepen, zoals ZvH-patiënten, die niet eerder zijn blootgesteld aan dergelijke risico's.
Over het algemeen kunnen veranderende externe omstandigheden en behandelmethoden onverwachte en ongewenste effecten hebben op het gedrag van patiënten, vooral bij complexe neurologische aandoeningen. Dergelijke effecten worden gemakkelijk gemist wanneer gedragssymptomen niet regelmatig opnieuw worden geëvalueerd. Dit kan het best worden geïllustreerd door het geval van de ziekte van Parkinson, waar de introductie van medicamenteuze behandeling met dopamine-agonisten leidde tot stoornissen in de impulsbeheersing zoals compulsief gokken, winkelen, eten en hyperseksualiteit, veroorzaakt door overstimulatie van het mesolimbische dopaminerge systeem (Dodd et al., 2005; Witjas et al., 2012; Weintraub et al., 2013). Deze bijwerkingen werden echter pas jaren na de introductie van dopamine-agonist-therapieën herkend in combinatie met maatschappelijke veranderingen gerelateerd aan (de beschikbaarheid van) winkelen, voedselconsumptie, seksualiteit, internet en gokken. Dit voorbeeld illustreert dat herbeoordeling van risicofactoren belangrijk is om patiënten effectieve behandeling en begeleiding te kunnen bieden in een veranderende omgeving.
Hier zullen we het ziekteprofiel van de ZvH onderzoeken in relatie tot verslaving, gokproblemen en besluitvormingstekorten. In sectie HD: neuropathologie, symptomen en progressiede progressie van de ZvH-symptomen zal worden besproken in relatie tot verstoringen in cortico-striatale circuits die betrokken zijn bij taakleren, gevoeligheid voor bestraffing en cognitieve / impulscontrole. In sectie Risicobereidheid en pathologisch gokgedrag in de ZvH, het neurobiologische profiel van ZvH-patiënten zal worden besproken in de context van kansspelen en gevestigde risicobereidings- en besluitvormende tests, zoals de Iowa Gambling Task (IGT) en de Cambridge Gambling Task (CGT). In sectie Discussie, we zullen bespreken hoe een karakterisering van gokrisico's kan leiden tot aanbevelingen voor ZvH-patiënten en hun verzorgers over hoe om te gaan met dit probleem en welke situaties het best vermeden kunnen worden. We willen ook nog onbeantwoorde vragen identificeren, die als startpunt kunnen dienen voor toekomstig onderzoek naar het voorkomen en de risico's van gokproblemen bij ZvH-patiënten.
HD: neuropathologie, symptomen en progressie
Neurobiologische ziektemechanismen
HD wordt veroorzaakt door een onstabiele CAG (trinucleotide; cytosine-adenine-guanine) herhaling in het coderende gebied van het HTT-gen, wat leidt tot de productie van mutant huntingtine-eiwit (Htt) met een geëxpandeerde polyglutamine (polyQ) rek (MacDonald et al., 1993). Het aantal trinucleotide-herhalingen is omgekeerd gecorreleerd aan de leeftijd waarop de ziekte begint (Snell et al., 1993; Stine et al., 1993). Het merendeel van de ZvH-patiënten heeft 40-55-herhalingen die typisch voor volwassenen beginnende stoornis veroorzaken, terwijl uitbreidingen van meer dan 70-herhalingen tot een jeugdstoornis leiden. Personen met minder dan 35 CAG-herhalingen in het HTT-gen zullen geen HD ontwikkelen. Hoewel de exacte mechanismen van HD-pathogenese onbekend blijven en hier niet in detail kunnen worden besproken, houden ze de vorming van eiwitaggregaten in door polyQ uitgebreid Htt, evenals de interactie van mutant Htt met talrijke eiwitten die betrokken zijn bij energiemetabolisme, eiwit en blaasjes transport en regulatie van gentranscriptie (Li en Li, 2004; Jones en Hughes, 2011). De resulterende deregulering van deze cellulaire processen leidt uiteindelijk tot neuronale degeneratie door mechanismen met betrekking tot excitotoxiciteit en apoptose.
Neuronale degeneratie is aanvankelijk beperkt tot de basale ganglia, waar de middelgrote stekelige neuronen in het striatum (caudate nucleus en putamen) specifiek worden beïnvloed (Vonsattel en DiFiglia, 1998; Kassubek et al., 2004). Het striatum ontvangt de belangrijkste exciterende (glutamaterge) input van corticale gebieden, terwijl het zijn dopaminerge input ontvangt van de substantia nigra. Het striatum heeft twee belangrijkste remmende (GABA-ergische) outputs: een directe en een indirecte route (Figuur 1A). Striatale neuronen van het directe pad projecteren naar de interne globus pallidus (GPi), die op zijn beurt remmende projecties naar de thalamus hebben. De thalamus geeft aanleiding tot de belangrijkste exciterende input voor de cortex. In feite remt activering van de directe striatale route de GPi-activiteit, die op zijn beurt thalamocorticale activiteit remt, waardoor beweging en cognitieve functies worden vergemakkelijkt. De indirecte striatale route projecteert daarentegen de externe GP (GPe), die op zijn beurt remmende projecties naar de subthalamische kern (STN) stuurt. De STN zendt exciterende projecties naar de GPi. Dienovereenkomstig wordt de STN geblokkeerd door activering van de indirecte striatale route, waardoor deze de GPi kan activeren, die op zijn beurt thalamocorticale activiteit remt, en beweging en cognitieve functies onderdrukt. Adaptief gedrag is het resultaat van een (delicaat) evenwicht van activiteit in het directe en indirecte pad. Pathologie in de indirecte route is de sleutel tot de ZvH en verstoort de balans in striatale controle resulterend in een verlies van remmende controle over het functioneren en gedrag van de motor (figuur 1B; Albin et al., 1989; Alexander en Crutcher, 1990).
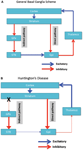
Figuur 1. (EEN) Vereenvoudigd schema van de organisatie van cortico-basale ganglia-netwerken (corticale, striatale, pallidale en thalamische gebieden) die de directe en indirecte paden in normale hersenen weergeven. (B) Specifieke degeneratie van de indirecte route (X) in HD leidt tot een afname van remmende controle over corticale functies. GPe: externe globus pallidus; GPi: interne globus pallidus; STN: subthalamic nucleus. Rood: remmende (GABA) routes, Blauw: exciterende (glutamaat) wegen.
Cortico-basale ganglioncircuits, die verbindingen tussen corticale gebieden, striatale gebieden, pallidale gebieden en thalamische gebieden omvatten, zijn op een parallelle manier georganiseerd en onderscheiden verschillende functies in de organisatie van gedrag. Er bestaan veel uitstekende recensies over de anatomie en functie van deze circuits (bijv. Alexander et al., 1986, 1990; Alexander en Crutcher, 1990; Yin en Knowlton, 2006; Verny et al., 2007; Yin et al., 2008; Haber en Knutson, 2010; Sesack en Grace, 2010), benadrukken we hier slechts enkele zaken die bevorderlijk zijn voor onze beoordeling. Ten eerste is er grofweg sprake van een dorsale tot ventrale topografische organisatie in zowel corticale als striatale gebieden. Dus, de dorsale prefrontale gebieden zijn geassocieerd met dorsale striatale gebieden, terwijl de meer ventrale prefrontale gebieden geassocieerd zijn met meer ventrale striatale gebieden (inclusief de nucleus accumbens). Ten tweede kunnen in grote lijnen drie functioneel verschillende circuits worden beschreven. Het sensorimotorische circuit omvat het sensorimotorische striatum (putamen) en sensorimotorische cortices geassocieerd met de uitvoering van motorisch gedrag. Het associatief / cognitief controlecircuit omvat de dorsolaterale prefrontale cortex, de anterior cingulate cortex en het associatieve striatum (caudate nucleus). Dit circuit is vooral relevant voor het uitvoerende functioneren, dat wil zeggen, het is betrokken bij cognitieve controle, planning en werkgeheugen. Daarnaast is het betrokken bij het bevorderen van adaptief gedrag op de lange termijn door instrumenteel gedrag te versterken of te stoppen (dwz te straffen), dat wil zeggen, sequenties van gedragsstappen, geleerd in interactie met de omgeving (Kravitz et al., 2012; Paton en Louie, 2012). Het limbische circuit omvat de orbitofrontale cortex, de prefrontale cortex van het ventromedium, amygdala en limbisch striatum (nucleus accumbens). Dit circuit is vooral relevant voor het evalueren van de affectieve waarde van stimuli, het signaleren van de verwachte beloning of straf voor een aanstaande stimulus, keuze of gebeurtenis, emotionele controle en adaptief (emotioneel) leren (O'Doherty et al., 2001; Rushworth et al., 2007; van den Bos et al., 2013b, 2014).
Pathologie in de ZvH wordt waargenomen in zowel de putamen- als caudaatkern (Vonsattel en DiFiglia, 1998; Kassubek et al., 2004; Vonsattel, 2008; Vonsattel et al., 2011; Hadzi et al., 2012). Bovendien volgt in beide structuren atrofie een kenmerkend patroon, beginnend in de dorsale en caudale gebieden en naar de ventrale en rostrale gebieden toe naarmate de ziekte vordert (Vonsattel en DiFiglia, 1998; Kassubek et al., 2004; Vonsattel, 2008). Vroege atrofie is echter ook waargenomen in de nucleus accumbens en globus pallidus in sommige onderzoeken (van den Bogaard et al., 2011; Sánchez-Castañeda et al., 2013). Hoewel stoornissen in het sensorimotorisch circuit (putamen) mogelijk verband houden met de motorische symptomen, kunnen stoornissen in het associatief / cognitieve controlecircuit (caudate nucleus) gerelateerd zijn aan stoornissen van de uitvoerende macht en tekorten veroorzaken in bijv. Werkgeheugen bij patiënten met de vroege ZvH (Lawrence et al., 1996; Bonelli en Cummings, 2007; Wolf et al., 2007). Stoornissen in het limbische circuit, zoals als gevolg van vroege atrofie in de nucleus accumbens, kunnen te maken hebben met apathie en depressie (Bonelli en Cummings, 2007; Unschuld et al., 2012). Progressieve atrofie in het striatum kan leiden tot een opeenvolgende disfunctie van cortico-striatale circuits. De ventrale caudate nucleus is bijvoorbeeld ook onderdeel van het orbitofrontale circuit, dat wordt beïnvloed als de ziekte voortschrijdt. Een disfunctie van dit circuit heeft te maken met gedragsmatige ontremming (Bonelli en Cummings, 2007). Uiteindelijk kan degeneratie zich uitbreiden naar andere hersengebieden, inclusief andere delen van de basale ganglia (pallidale gebieden en thalamus), hippocampus, amygdala en corticale gebieden in de late stadia van de ziekte.
Kortom, HD wordt gekenmerkt door een specifieke degeneratie van striatale neuronen die behoren tot de indirecte route. Naarmate de ziekte vordert, verspreidt de atrofie van het striatum zich langs een caudaal-rostraal en dorsaal-ventrale gradiënt die een sequentiële verstoring veroorzaakt van cortico-striatale circuits. Het resulterende verlies van remmende controle in deze circuits is direct gerelateerd aan de progressie van motorische, cognitieve en gedragssymptomen in de ZvH, zoals hieronder besproken.
Symptomen van HD
HD wordt gekenmerkt door een verscheidenheid aan progressieve motorische, cognitieve en gedragssymptomen. De eerste symptomen ontstaan meestal op middelbare leeftijd, met een gemiddelde aanvangsleeftijd van 40, hoewel een klein percentage van de patiënten lijdt aan HD van juveniele oorsprong, dat begint vóór de leeftijd van 20. Omdat de symptomen en de progressie van juveniele ons-Zv enigszins verschillen van de aandoening bij volwassenen, zullen we ons in deze review concentreren op de laatste patiëntengroep. Een van de eerste symptomen die duidelijk worden in HD is chorea (onvrijwillige bewegingsstoornis), en een klinische diagnose wordt meestal gesteld na het begin van bewegingsafwijkingen (Shannon, 2011). Sommige studies rapporteren echter subtiele cognitieve en emotionele veranderingen voor het begin van motorische symptomen, en de exacte volgorde van optreden en progressie van ZvH-symptomen blijft een onderwerp van discussie. Niettemin zijn er verschillende uitvoerige evaluaties van de klinische manifestaties van ZvH beschikbaar (Roos, 2010; Anderson, 2011; Shannon, 2011).
Motorische symptomen
Motorische symptomen beginnen duidelijk te worden in de vroege stadia van de ZvH en zijn meestal de eerste symptomen die opgemerkt worden in laboratoriumomgevingen en door eerstegraads familieleden van ZvH-patiënten (de Boo et al., 1997; Kirkwood et al., 1999, 2001). Motorstoringen lijken te beginnen als een disfunctie in de regeling van foutterugkoppeling (Smith et al., 2000), in overeenstemming met de rol van het cortico-striatale motorcircuit bij sensomotorisch leren en regelen (Graybiel et al., 1994). De eerste tekenen van motorabnormaliteiten zijn vaak subtiele onwillekeurige bewegingen (chorea) van bijv. Gezichtsspieren, vingers en tenen ("spiertrekkingen"), hyperreflexie en overdreven vrijwillige bewegingen (Young et al., 1986; Shannon, 2011), wat leidde tot een algemene schijn van rusteloosheid en onhandigheid bij vroege ZvH-patiënten. Deze abnormale bewegingen zijn subtiel en worden in het begin vaak niet opgemerkt, maar verergeren geleidelijk en verspreiden zich over de tijd naar alle andere spieren. Andere vroege motorische symptomen omvatten trage of vertraagde saccadische oogbewegingen (Peltsch et al., 2008) en dysartrie (Ramig, 1986; Young et al., 1986). Dysartrie, een motorische spraakstoornis, leidt tot problemen met articulatie en slurring van woorden, waardoor spraak steeds moeilijker te begrijpen is. Dysfagie (slikmoeilijkheden) wordt waargenomen bij de meeste patiënten met een aanvang in het midden van de ziekte, en wordt geleidelijk erger totdat patiënten niet langer zonder hulp kunnen eten en vaak een voedingsslang nodig hebben in de laatste fase van de ZvH (Heemskerk en Roos, 2011). Andere, niet-choreische motorsymptomen die gewoonlijk zichtbaar worden bij ziekten in het midden van het stadium, zijn een complexe loopstoornis, posturale instabiliteit en dystonie (onvrijwillige spiersamentrekkingen die langzaam repeterende bewegingen en abnormale houdingen veroorzaken), wat vaak gepaard gaat met frequente valpartijen (Koller en Trimble, 1985; Tian et al., 1992; Louis et al., 1999; Grimbergen et al., 2008). Stijfheid en bradykinesie (traagheid van beweging en reflexen) worden soms waargenomen, maar zijn meestal beperkt tot gevallen van juveniele HD (Bittenbender en Quadfasel, 1962; Hansotia et al., 1968). Deze motorische symptomen komen overeen met disfunctie van de sensomotorische (en associatieve / cognitieve controle) cortico-striatale circuits die vaak worden aangetast in de ZvH.
Gedrags- en psychiatrische symptomen
Gedragsstoornissen in de ZvH kunnen complex en moeilijk te classificeren zijn, en hun voorkomen en begin is zeer variabel tussen individuen. Bovendien kan het soms moeilijk zijn om gedragsstoornissen te onderscheiden van normaal omgaan met een schrijnende ziekte (Caine en Shoulson, 1983). Het aantal studies dat gedragssymptomen in de ZvH gekenmerkt heeft, is beperkt en daardoor is er relatief weinig inzicht in hun prevalentie in de ziekte (van Duijn et al., 2007). De meest frequent en consistent gemelde gedrags- en emotionele symptomen bij de ZvH zijn prikkelbaarheid, apathie en depressie, die optreden met een prevalentie van ongeveer 50% (Caine en Shoulson, 1983; Folstein en Folstein, 1983; Craufurd et al., 2001; Kirkwood et al., 2001; van Duijn et al., 2007, 2014; Tabrizi et al., 2009). Zowel geïrriteerdheid als apathie worden soms waargenomen bij pre-manifeste ZvH-patiënten (Tabrizi et al., 2009; van Duijn et al., 2014) en ook is depressie gemeld in vroege klinische stadia (Shiwach, 1994; Julien et al., 2007; Epping et al., 2013). Deze affectieve symptomen behoren tot de eerste niet-motorische symptomen die worden opgemerkt door eerstegraads familieleden (Kirkwood et al., 2001). Typische apathie-gerelateerde symptomen, die in de loop van de ziekte geleidelijk erger worden, omvatten gebrek aan energie, motivatie en initiatief, verminderde doorzettingsvermogen en kwaliteit van werk, verminderd oordeel, slechte zelfzorg en emotionele afstomping (Craufurd et al., 2001; Kirkwood et al., 2001). Depressieve symptomen zijn gerelateerd aan verhoogde activiteit in de ventromediale prefrontale cortex (Unschuld et al., 2012). Prikkelbaarheid wordt geassocieerd met disfunctie van het orbitofrontale circuit, wat leidt tot verminderde controle over emotionele reacties in de amygdala (Klöppel et al., 2010).
Andere, minder vaak waargenomen psychiatrische symptomen en stoornissen in de ZvH zijn angst, obsessief-compulsieve stoornis, manie, schizofrenie-achtige psychotische symptomen, zoals paranoia, hallucinaties en wanen (Caine en Shoulson, 1983; Folstein en Folstein, 1983; Craufurd et al., 2001; Kirkwood et al., 2001; van Duijn et al., 2007). Deze symptomen treden meestal niet op in het midden of in de late stadia van de ziekte, hoewel incidenteel is gemeld dat ze voorkomen in preklinische ZvH-patiënten (Duff et al., 2007). Obsessief-compulsieve stoornis is in verband gebracht met schade aan de orbitofrontale cortex en de anterieure cingulate cortex, terwijl schizofrenie, een stoornis die gepaard gaat met tekorten in organiseren, plannen en aandacht, gerelateerd is aan dorsolaterale prefrontale cortex disfunctie (Tekin en Cummings, 2002).
Er wordt gesuggereerd dat de meeste psychiatrische symptomen in de ZvH in feite deel uitmaken van een breed, slecht gedefinieerd "frontale kwabsyndroom" of "uitvoerende disfunctie syndroom", dat symptomen omvat zoals apathie, prikkelbaarheid, ontremming, impulsiviteit, obsessiviteit en doorzettingsvermogen (Lyketsos et al., 2004; Rosenblatt, 2007), die allemaal vaak worden waargenomen bij ZvH-patiënten (Hamilton et al., 2003; Duff et al., 2010b). Alles bij elkaar geeft de literatuur aan dat het begin en de progressie van gedragssymptomen bij de ZvH heterogeen is, waarbij affectieve stoornissen het vaakst voorkomen en bij het vroege begin, terwijl angst, obsessief-compulsieve stoornis en psychotische symptomen minder vaak voorkomen en meestal later in de ziekte voorkomen. . Deze psychiatrische symptomen zijn geassocieerd met disfunctie van limbische en associatieve / cognitieve controle cortico-striatale circuits die vaak worden aangetast in de ZvH.
Cognitieve symptomen
Cognitieve achteruitgang is een ander belangrijk aspect van HD-pathologie. Veel studies hebben zich specifiek gericht op het optreden van cognitieve symptomen in preklinische en vroege klinische stadia van de ZvH, in de hoop om vroege klinische biomarkers van de ziekte te ontdekken (besproken in Papp et al., 2011; Dumas et al., 2013). Over het algemeen suggereren de resultaten dat subtiele cognitieve veranderingen kunnen worden waargenomen tot 5-10 jaren voor het begin van motorische symptomen met voldoende gevoelige methoden. Eén studie toonde zelfs aan dat, in preklinische en vroege klinische stadia van de ZvH, ongeveer 40% van de patiënten al voldoet aan de criteria voor milde cognitieve stoornissen (een aandoening die geassocieerd is met beperkt geheugenverlies en niet voldoet aan de criteria voor diagnose van dementie; Duff et al., 2010a). Niet alle studies ondersteunen echter deze bevindingen (Blackmore et al., 1995; Giordani et al., 1995; de Boo et al., 1997; Kirkwood et al., 2001). Over het algemeen is de literatuur het erover eens dat informatieverwerking en psychomotorische snelheid in dit vroege stadium bijzonder worden beïnvloed (Rothlind et al., 1993; Kirkwood et al., 1999; Verny et al., 2007; Paulsen et al., 2008). Andere vaak waargenomen vroege cognitieve stoornissen omvatten aandachtsproblemen, (werk) geheugen en visuospatiale prestaties (Jason et al., 1988; Rothlind et al., 1993; Foroud et al., 1995; Lawrence et al., 1996; Hahn-Barma et al., 1998; Verny et al., 2007; Paulsen et al., 2008; Tabrizi et al., 2009; Papp et al., 2011; Stout et al., 2011). Cognitieve inflexibiliteit is waargenomen bij patiënten met vroege ziekte (Jason et al., 1988), in welk stadium extra-dimensionale verschuivingen specifiek worden verminderd, terwijl omkeringsleer nog steeds intact is (Lawrence et al., 1996). Patiënten zijn dus nog steeds in staat de stimuluswaarde opnieuw te evalueren en nieuwe onvoorziene stimulusbeloningen binnen dezelfde dimensie (bijvoorbeeld vorm of kleur) te leren, maar hebben problemen om hun aandacht te verschuiven naar een andere dimensie (bijvoorbeeld van kleur naar vorm) zoals vereist door de nieuwe taakregel om een beloning te krijgen. In latere stadia van de ziekte veroorzaken cognitieve inflexibiliteit en doorzettingsvermogen ook verstoord omkeringsleren bij ZvH-patiënten (Josiassen et al., 1983; Lange et al., 1995). Deze progressie van symptomen komt overeen met specifieke disfunctie van het dorsolaterale prefrontale circuit in het begin van de ziekte, aangezien extra-dimensionale set-verschuiving wordt gemedieerd door de dorsolaterale prefrontale cortex, terwijl reversie-leren wordt gemedieerd door de orbitofrontale cortex (Dias et al., 1996; McAlonan en Brown, 2003). Andere vroege stoornissen zijn ongeorganiseerd gedrag, verminderde planning, slecht beoordelingsvermogen en verminderde gedrags- en emotionele controle (Watkins et al., 2000; Paradiso et al., 2008; Duff et al., 2010b). Er is disinhibitie waargenomen bij vroege ZvH-patiënten, van wie de prestaties verminderd zijn bij taken waarvoor remming van pre-potente maar ongepaste reacties vereist is (Holl et al., 2013). Tenslotte hebben verschillende onderzoeken aangetoond dat preklinische ZvH-patiënten een verminderd beeld hebben van de herkenning van negatieve emoties zoals woede, afkeer, angst en verdriet. Emotionele herkenning neemt geleidelijk af en kan zich in vroege vroege stadia van de ziekte verspreiden naar problemen met neutrale emoties (Johnson et al., 2007; Tabrizi et al., 2009; Labuschagne et al., 2013). Dit fenotype is gerelateerd aan disfunctie van de orbitofrontale cortex, die betrokken is bij het verwerken van emotionele en beloningsinformatie (Henley et al., 2008; Ille et al., 2011).
Studies met diermodellen van HD vertonen vergelijkbare cognitieve stoornissen als die waargenomen bij menselijke patiënten. Hoewel niet alle studies robuuste cognitieve gebreken vinden (Fielding et al., 2012), omvatten de bevindingen in HD-modellen van ratten en muizen angst, verhoogde gevoeligheid voor negatieve emotionele stimuli en stoornissen in leeromkering en strategieomkering (Faure et al., 2011; Abada et al., 2013). Een studie vond specifieke vroege tekorten in reversal learning voor het begin van motorische symptomen in een rattenmodel van de ZvH (Fink et al., 2012). Interessant is dat ZvH-dieren een verhoogde gevoeligheid voor negatieve emotionele stimuli lijken te hebben, terwijl menselijke patiënten een verminderde herkenning van negatieve emoties vertonen. Op dit moment is het onduidelijk of dit de verschillen weerspiegelt in de taakverdeling (het herkennen van emoties tegen gedragsreacties op dreigende stimuli), soortgerelateerde verschillen in de uitkomst van pathologie of een fundamenteel verschil tussen het rattenmodel en de menselijke conditie. In het algemeen tonen studies in zowel menselijke patiënten als diermodellen van HD aan dat een breed scala aan cognitieve functies al in vroege HD kan worden verminderd. Vroege abnormaliteiten omvatten voornamelijk tekorten in aandacht, geheugen, cognitieve flexibiliteit en emotionele herkenning. In dit vroege stadium hebben patiënten vaak een verminderd bewustzijn van hun eigen (achteruitgang in) cognitieve vaardigheden (Hoth et al., 2007). Na verloop van tijd worden cognitieve symptomen steeds erger en uiteindelijk leidend tot ernstige subcorticale dementie in de late stadia van de ziekte. Hoewel het optreden van symptomen in het algemeen consistent is met opeenvolgende stoornissen van associatieve / cognitieve controle en limbische cortico-striatale circuits, respectievelijk, kunnen specifieke functies die gerelateerd zijn aan het limbische circuit ook al worden beïnvloed in de vroege fase van de ZvH.
Conclusie
Motorische, gedrags- en cognitieve symptomen bij de ZvH zijn in het verleden uitgebreid bestudeerd en blijven een onderwerp van belang zijn vanwege de grote verscheidenheid en variabiliteit in het optreden en het begin van deze symptomen bij patiënten. Over het algemeen zijn gedrags- en cognitieve symptomen gerelateerd aan drie frontale gedragscategorieën: apathie, uitvoerende disfunctie en ontremming. De combinatie van deze symptomen wordt soms aangeduid als "uitvoerende disfunctie syndroom". Al deze symptomen zijn gerelateerd aan tekorten in de cortico-striatale circuits met betrekking tot de orbitofrontale cortex, dorsolaterale prefrontale cortex en de anterior cingulate cortex. Zoals hierboven besproken, hebben neuropathologische onderzoeken een geleidelijke degeneratie van het striatum in een dorsale tot ventrale richting bij ZvH-patiënten waargenomen. Hoewel de gedrags- en cognitieve observaties gedeeltelijk overeenkomen met een progressieve verslechtering van cortico-striatale circuits, lijken de symptomatische bevindingen meer diffuus dan verwacht op basis van pathologische waarnemingen. Het ontstaan en de progressie van gedrags- en cognitieve symptomen bij de ZvH is zeer heterogeen, wat erop wijst dat schade aan striatale gebieden meer variabel en wijdverspreid kan zijn in vroege stadia van de ZvH dan eerder werd gedacht. Deze zienswijze wordt ondersteund door gegevens uit verschillende structurele beeldvormende onderzoeken (Thieben et al., 2002; Rosas et al., 2005; van den Bogaard et al., 2011).
Risicobereidheid en pathologisch gokgedrag in de ZvH
Pathologisch gokken
Hoewel veel mensen recreatief kunnen gokken, kan het voor sommigen een duidelijk probleem worden, omdat ze pathologische vormen van dit gedrag ontwikkelen. Pathologisch gokken wordt gekenmerkt door een buitensporige drang om te gokken, ondanks duidelijke negatieve financiële, persoonlijke en professionele gevolgen. Het is onlangs geclassificeerd als een verslaving in DSM-V, omdat het sterk lijkt op stoornissen in verband met middelenmisbruik in zowel diagnostische criteria als neuropathologie (van Holst et al., 2010; Clark en Goudriaan, 2012). Pathologisch gokken is de eerste en enige "gedragsverslaving" die wordt erkend in de categorie "Verslaving en gerelateerde aandoeningen ". Niettemin moet worden opgemerkt dat er verschillen bestaan tussen verslaving aan psychoactieve stoffen en verslaving aan gokken. Ten eerste ligt het bevredigen van verlangen naar psychoactieve stoffen in het consumeren van de stof waarvan het effect bekend is, terwijl het bevredigen van het verlangen naar gokken een onzekere uitkomst kan hebben als geld kan worden gewonnen of niet, tenzij, het is de handeling van het gokken zelf, bijvoorbeeld als een opwindende activiteit. Aldus kan pathologisch gokken in dit opzicht meer heterogeen zijn, met ook een meer onzekere uitkomst dan middelenmisbruik. Opgemerkt moet worden dat de uitkomstvariabiliteit, waaronder zowel winst als verlies, cruciaal kan zijn voor de ontwikkeling van kansspelverslaving, omdat het een variabel, intermitterend versterkingspatroon presenteert, de krachtigste vorm van instrumentele / klassieke conditionering (Sharpe, 2002; Fiorillo et al., 2003). Ten tweede kunnen psychoactieve stoffen de activiteit in de hersenen en het perifere zenuwstelsel sterker veranderen dan bij kansspelen, vanwege hun directe farmacologische activiteit bij verschillende neurotransmittersystemen, waardoor verslavende processen versneld worden, waardoor misbruik van middelen een krachtigere vorm van verslaving wordt.
De onderliggende neurobiologische mechanismen van gokken zijn complex en omvatten veel verschillende hersenregio's en neurotransmittersystemen (besproken in Raylu en Oei, 2002; Goudriaan et al., 2004; Potenza, 2013). De aanleg voor verslaving is gerelateerd aan een verlaagd niveau van dopamine D2-receptoren in het striatum, die functioneren in een feedbacklus om verdere dopamine-afgifte te remmen. De resulterende hyperactiviteit van dopaminerge routes verhoogt de gevoeligheid voor beloning, motivatie en positieve versterking van het verslavende gedrag (Volkow et al., 2002; Di Chiara en Bassareo, 2007). Specifieke motiverende veranderingen die optreden wanneer pathologisch gokken zich ontwikkelt, omvatten een verhoogde motivatie om te gokken (van Holst et al., 2012) en meer aandacht voor gokgerelateerde stimuli (Brevers et al., 2011a,b). Bovendien hebben pathologische gokkers een verminderde cognitieve controle over gedrag in het algemeen, zoals geïllustreerd door verminderde prestaties op respons-remmende taken, toegenomen impulsiviteit en een voorkeur voor onmiddellijke vertraagde beloningen bij neurocognitieve taken (Goudriaan et al., 2004; Brevers et al., 2012a; van den Bos et al., 2013a).
Pathologische gokkers presteren slecht in vergelijking met controles op formele beloningsgerelateerde riskante besluitvormingstaken (bijv. Cavedini et al., 2002; Brand et al., 2005; Brevers et al., 2012b; beoordeling: Brevers et al., 2013). Deze slechte prestaties zijn onafhankelijk van het feit of taken expliciete en stabiele regels bevatten voor winsten en verliezen zoals de Game of Dice-taak (Brand et al., 2005) of dat proefondervindelijk proefondervindelijk moet worden geleerd welke keuzes op de lange termijn voordelig zijn, zoals de IGT (Cavedini et al., 2002; Brevers et al., 2012b; Zie sectie Risicovolle besluitvorming door HD-patiënten op laboratoriumtaken voor details over deze taak). De ernst van gokken was echter eerder gecorreleerd met de prestaties bij besluitvormingstaken waarbij de kans op uitkomst onbekend is (IGT) dan bij taken met expliciete regels (Brevers et al., 2012b). Deze observatie is interessant met het oog op het feit dat bij normale onderwerpen de tweede helft van de IGT, wanneer onderwerpen taakincontinenties hebben geleerd, verwant is aan taken met expliciete regels. Samengevat suggereren deze gegevens daarom dat in pathologische gokbeperkingen in de besluitvorming het gevolg kunnen zijn van zowel verminderde executieve controle, die gerelateerd is aan meer expliciete regels, en gestoorde beloning-straf (emotionele) verwerking, die meer gerelateerd is aan trial-and- fout bij het leren beoordelen van de langetermijnwaarde van opties (van den Bos et al., 2013a, 2014). Bovendien suggereert het dat verstoringen in de laatste een predisponerende factor kunnen zijn voor escalatie van gokgedrag.
Uit deze studies is het duidelijk dat neurobiologische aanleg voor het ontwikkelen van pathologisch gokgedrag gepaard gaat met stoornissen in zowel het associatieve / cognitieve stuurcircuit als het limbische circuit (van den Bos et al., 2013a). Dientengevolge vertonen pathologische gokkers verminderde cognitieve controle, verhoogde impulsiviteit en verhoogde gevoeligheid voor beloning, die allemaal aspecten zijn van gedragsmatige ontremming (Iacono et al., 2008). De kans dat een persoon in zijn leven een verslaving ontwikkelt, hangt echter ook af van vele andere aspecten, zoals ervaringen uit het vroege leven en milieurisico's.
Pathologisch gokken in de Ziekte: Epidemiologisch bewijs
Met de toenemende hoeveelheid mogelijkheden die internet biedt, is er de afgelopen jaren ook een toename geweest in zowel legale als illegale online gokmogelijkheden. Deze gemakkelijk toegankelijke en vaak ongecontroleerde gokactiviteiten kunnen een risico vormen voor iedereen met een verhoogde vatbaarheid voor gokverslaving, maar kunnen anders niet betrokken raken bij dergelijke activiteiten (Griffiths, 2003). ZvH-patiënten zijn een van de groepen waarvoor internetgokken een dergelijk risico kan vormen, omdat gedragsstoornissen - een veel voorkomend kenmerk van de ziekte - een belangrijke factor zijn bij de ontwikkeling van verslavingen (Iacono et al., 2008). Zoals hierboven vermeld, vertonen ZvH-patiënten in een vroeg stadium van de ziekte verschillende tekenen van ontremming, zoals geïrriteerdheid, verminderde responsinhibitie en verminderde emotionele herkenning. Andere symptomen die bij de ZvH zijn waargenomen en die van invloed kunnen zijn op het vermogen van patiënten om rationele beslissingen te nemen, zijn cognitieve inflexibiliteit, doorzettingsvermogen, slecht beoordelingsvermogen en verminderd zelfbewustzijn. Naast deze symptomatische overeenkomsten tussen ZvH-patiënten en pathologische gokkers vertonen beide groepen structurele en functionele abnormaliteiten in vergelijkbare cortico-striatale circuits.
Gezien deze overeenkomsten tussen pathologische gokkers en ZvH-patiënten, kunnen we verwachten dat de incidentie van gokproblemen bij HD-patiënten toeneemt in vergelijking met de normale populatie. Niettemin heeft slechts één onderzoek tot dusver gevallen van pathologisch gokken gemeld in een Italiaans gezin met ZvH (De Marchi et al., 1998). In deze familie werden twee exemplaren gediagnosticeerd met pathologisch gokken rond de leeftijd van 18, ruim voor het begin van klinische symptomen van de ZvH. Andere epidemiologische studies hebben niet over deze kwestie gerapporteerd, hoewel gebleken is dat een gestoorde besluitvorming, het nemen van risico's en slecht beoordelingsvermogen een risico vormen voor ZvH-patiënten die belangrijke levensbeslissingen en financiële zaken afhandelen (Klitzman et al., 2007; Shannon, 2011). Evenzo ontbreken rapporten over aanverwante kwesties zoals drugsmisbruik en verslaving aan internetgebruik in de huidige literatuur over HD-pathologie. Op dit moment is het onduidelijk of de afwezigheid van meldingen van gokproblemen in de ZvH-literatuur wordt veroorzaakt door een gebrek aan aandacht voor dit fenomeen, of dat er echt geen verhoogde prevalentie is van pathologisch gokken bij ZvH-patiënten. Verschillende redenen kunnen verklaren waarom dergelijke problemen niet vaker zijn gemeld. Ten eerste, zelfs als de incidentie van pathologisch gokken verhoogd is in de ZvH, zal dit waarschijnlijk nog steeds slechts een klein percentage van de patiënten beïnvloeden. In combinatie met het feit dat de door de HD getroffen bevolking zelf in aantal beperkt is, kan dit ertoe leiden dat gokproblemen onopgemerkt blijven als een specifiek probleem in deze patiëntengroep. Ten tweede kan het ontbreken van gokproblemen bij de ZvH verband houden met het onvermogen of de onwil van patiënten om het huis te verlaten vanwege motorische stoornissen en frequent waargenomen tekenen van apathie en depressie. Vóór de komst van internetgokken, heeft dit mogelijk HD-patiënten ervan weerhouden openbare gokplekken zoals het casino te bezoeken. Ten slotte lijkt adolescentie een gevoelige periode te zijn voor het ontwikkelen van gokproblemen (van den Bos et al., 2013a), terwijl de meeste ZvH-patiënten pas later in hun leven disinhibitie-gerelateerde symptomen beginnen te vertonen. Met de opkomst van internetgerelateerde activiteiten van adolescenten kunnen ze echter vormen van recreatief gedrag verwerven, zoals online gokken, die zich ontwikkelen tot een probleem wanneer ZvH-symptomen zich later in het leven manifesteren. Dus hoewel de omgeving waarin gokgevoelige ZvH-patiënten zichzelf bevinden, in het verleden misschien niet zo'n gedrag heeft bevorderd, is het duidelijk dat een verhoogde toegankelijkheid en beschikbaarheid van gokmogelijkheden vanuit huis de prevalentie van gerelateerde problemen in de ZvH-populatie kan veranderen .
Risicovolle besluitvorming door HD-patiënten op laboratoriumtaken
Laboratoriumtaken worden vaak gebruikt om cognitieve en gedragsafwijkingen in neurologische aandoeningen te beoordelen. Om inzicht te krijgen in de processen en beperkingen van besluitvorming en risicogedrag zijn verschillende taken ontwikkeld, waaronder de IGT (Bechara et al., 1994) en de CGT (Rogers et al., 1999). Op de IGT worden de deelnemers gepresenteerd met vier kaartspellen. Ze krijgen de opdracht kaarten uit deze spellen te kiezen waarmee ze kunnen winnen of geld kunnen verliezen; het doel van de taak is om zoveel mogelijk geld te winnen. De decks verschillen van elkaar in de frequentie en hoeveelheid winsten en verliezen. Twee daarvan zijn 'slechte' spellen, wat op de lange duur leidt tot een algemeen verlies en twee 'goede' kaartspellen, wat leidt tot een algemene winst. De deelnemers krijgen deze informatie echter niet en moeten ontdekken welke decks het meest voordelig zijn tijdens de experimenten. Normaal, gezond, deelnemers leren met succes de regels van de taak na een bepaalde hoeveelheid sampling en beginnen uiteindelijk de voorkeur te geven aan de twee 'goede' decks. Desondanks zijn er significante individuele verschillen in prestaties, zelfs tussen gezonde deelnemers, waaronder bijvoorbeeld duidelijke sekseverschillen (van den Bos et al., 2013b). Op de CGT krijgen de deelnemers een rij 10-vakken met twee verschillende kleuren te zien en moeten ze een probabilistische beslissing nemen in welke kleurendoos een token verborgen is. Ze moeten dan kredietpunten gokken op hun vertrouwen in deze beslissing. In deze taak wordt alle relevante informatie aan de deelnemer gepresenteerd tijdens het experiment en zijn de proeven onafhankelijk, waardoor het werkgeheugen en de leerbehoeften worden geminimaliseerd. Beide goktaken zijn goed ingeburgerd en de IGT wordt geaccepteerd als een geldige simulatie van de besluitvorming in de praktijk (Buelow en Suhr, 2009), terwijl de CGT vooral nuttig is om de besluitvorming buiten een leercontext te bestuderen.
ZvH-patiënten zijn getest op zowel de Iowa als de Cambridge Gambling Task. In een onderzoek met tussenstadium-patiënten, Stout et al. (2001) ontdekte dat de prestaties op de IGT verminderd waren in vergelijking met normale onderwerpen. Het verschil in prestaties werd duidelijk in het tweede deel van de taak; waar proefpersonen normaal een voorkeur voor de goede dekken beginnen te vertonen, bleven ZvH-patiënten frequente selecties maken van de slechte decks. Dit suggereert dat ZvH-patiënten ook niet wisten welke decks voordelig waren, of bleven ondanks deze kennis kaarten kiezen van de slechte decks. De auteurs merkten op dat verschillende HD-deelnemers aangaven te weten dat sommige decks nadelig waren, maar toch kaarten van die decks bleven selecteren, wat suggereert dat ZvH-patiënten de regels van de taak kunnen leren, maar niet in staat zijn om een voordelig selectiepatroon af te dwingen en weerstand te bieden reageren op individuele straffen en beloningen. Desalniettemin werd aangetoond dat verminderde prestaties verband hielden met een verminderd geheugen en beeldvorming, waardoor de auteurs speculeren dat patiënten met de ZvH problemen kunnen hebben met het leren of onthouden van de consequenties op lange termijn van het kiezen van kaarten van een bepaald kaartspel. ZvH-patiënten scoorden ook hoger op disinhibition dan gezonde controles, maar deze maat was niet gecorreleerd aan taakprestaties. In een follow-up van dezelfde gegevens vergeleken Stout en collega's drie cognitieve beslissingsmodellen om het prestatietekort van ZvH-patiënten te verklaren, en vonden dat dit het best kon worden verklaard door tekorten in het werkgeheugen en door toename van roekeloosheid en impulsiviteit (Busemeyer en Stout, 2002). Verminderde prestaties van ZvH-patiënten op de IGT kunnen ook verband houden met een verminderde impact van verliezen op deze patiënten, die werd vastgesteld door het meten van huidgeleidingsreacties tijdens de IGT (Campbell et al., 2004). Deze bevinding komt overeen met verminderde herkenning van negatieve emoties bij ZvH-patiënten (Johnson et al., 2007; Ille et al., 2011), en suggereert dat ze mogelijk minder gevoelig zijn voor grote straffen en daarom minder geneigd zijn zich af te keren van de slechte kaartspellen. Vooral het tweede deel van de IGT vereist het vermogen om nadelige acties te onderdrukken in reactie op straffen, en tegelijkertijd winstgevende acties te versterken (de Visser et al., 2011; van den Bos et al., 2013b, 2014).
Een beperkt aantal andere onderzoeken hebben risicovolle besluitvorming in de vroege stadia van de ZvH getest, maar hebben bij deze patiënten geen prestatieproblemen ondervonden op de IGT of de CGT (Watkins et al., 2000; Holl et al., 2013). Zo lijkt het erop dat stoornissen in de besluitvorming en het risico van gokproblemen zich niet ontwikkelen tot tussenliggende stadia van de ziekte. Deze studies vonden echter stoornissen in taken die planning en remming van pre-potente responsen bij vroege ZvH-patiënten vereisten. Het lijkt dus dat ZvH-patiënten eerst subtiele problemen met remming, planning, emotionele herkenning en werkgeheugen ontwikkelen. Bij sommige patiënten kan dit al leiden tot problemen met beoordeling en besluitvorming in de vroege stadia van de ziekte, maar de meeste ZvH-patiënten hebben geen problemen met risicovolle besluitvormingstaken totdat ze een tussenstadium van de ziekte bereiken.
Neurobiologische mechanismen van besluitvorming in de ZvH
Neurobiologische pathways die ten grondslag liggen aan normale besluitvormingsprocessen in de IGT
De neurobiologische mechanismen die ten grondslag liggen aan besluitvormingsprocessen in de IGT zijn goed bestudeerd en beschreven (zie bijv. Bechara et al., 2000; Doya, 2008; de Visser et al., 2011; van den Bos et al., 2013b, 2014). Normale uitvoering van deze taak vereist een interactie tussen de limbische en associatieve / cognitieve controle cortico-striatale circuits. Activiteit in het limbische circuit wordt verondersteld dominant te zijn tijdens de eerste fase van de IGT, waarbij het betrokken is bij verkennend gedrag, het reageren op beloningen en straffen, en het leren van de affectieve waarden van korte- en langetermijnresultaten van beslissingen in de taak (Manes et al., 2002; Clark en Manes, 2004; Fellows en Farah, 2005; Gleichgerrcht et al., 2010; de Visser et al., 2011; van den Bos et al., 2014). Het associatief / cognitieve controlecircuit daarentegen is belangrijker tijdens het tweede deel van de IGT, wanneer het nodig is om impulsieve responsen op beloningen en straffen te onderdrukken voor voordeel op de lange termijn, voordelige gedragspatronen te versterken en nadelige patronen te onderdrukken (Manes et al., 2002; Clark en Manes, 2004; Fellows en Farah, 2005; Gleichgerrcht et al., 2010; de Visser et al., 2011; van den Bos et al., 2014).
Neurobiologische afwijkingen bij IGT-besluitvormingsprocessen in de ZvH
Aangezien de besluitvormingsprocessen in de IGT een interactie van limbische en associatieve / cognitieve controle cortico-striatale circuits omvatten, is het niet verrassend dat patiënten met de ZvH een beperking hebben in de uitvoering van deze taak. Een van de observaties van Stout en collega's is dat de impact van verlies op de besluitvorming bij patiënten met ZvH afneemt (Campbell et al., 2004). Dit komt overeen met de bevindingen dat deze patiënten een verminderde gevoeligheid hebben voor het herkennen van negatieve emoties en kunnen worden verklaard door verstoringen in de orbitofrontale cortex (Ille et al., 2011). De orbitofrontale cortex is belangrijk voor emotionele verwerking en wordt geactiveerd bij normale onderwerpen als reactie op straffen en beloningen in een besluitvormende taak (O'Doherty et al., 2001). Nog een bevinding van Stout et al. (2001) is dat de prestaties van ZvH-patiënten op de IGT gecorreleerd zijn met verminderde conceptualisatie en langetermijngeheugenmaatregelen op de Mattis Dementia Rating Scale. Een onvermogen om te leren of te onthouden welke decks op de lange termijn van voordeel zijn, kan in verband worden gebracht met verminderde activiteit van het associatieve / cognitieve besturingscircuit, wat nodig is voor planning op lange termijn en impulscontrole (Manes et al., 2002; Clark en Manes, 2004; Fellows en Farah, 2005; Gleichgerrcht et al., 2010). Dit komt ook overeen met specifieke tekorten van de indirecte route in de ZvH, aangezien een recente studie aantoont dat de indirecte route belangrijk is voor gevoeligheid voor straffen in een versterkingstaak (Kravitz et al., 2012; Paton en Louie, 2012). Ongevoeligheid voor de toekomstige gevolgen van een beslissing kan ook worden veroorzaakt door ventromediale prefrontale cortex disfunctie, omdat vergelijkbare ongevoeligheid wordt waargenomen bij patiënten met schade aan dit prefrontale gebied (Bechara et al., 1994). Dus verminderde prestaties van ZvH-patiënten op de IGT kunnen worden veroorzaakt door een combinatie van disfuncties in cortico-striatale circuits waarbij de orbitofrontale cortex, de prefrontale cortex van de ventromediale en de dorsolaterale prefrontale cortex betrokken zijn. Dit leidt tot minder responsiviteit bij straf in de eerste fase van de taak en het niet leren welke dekken op de lange termijn voordelig zijn, dienovereenkomstig plannen en impulsieve reacties in de tweede fase van de IGT onderdrukken.
Discussie
HD en pathologisch gokken: wat zijn de risico's?
De typische reeks motorische, emotionele en cognitieve symptomen van de ZvH wordt veroorzaakt door progressieve striatale atrofie die de verschillende cortico-striatale circuits beïnvloedt. Hoewel het begin en de progressie van gedrags- en cognitieve symptomen erg heterogeen lijken te zijn, worden motorische en cognitieve circuits meestal vroeg in de ziekte aangetast, terwijl het limbische circuit in een later stadium wordt beïnvloed. Interessant is dat neurobiologische aanleg voor pathologisch gokken en andere verslavingen gepaard gaan met verstoringen in dezelfde cortico-striatale circuits die worden beïnvloed in de ZvH. Ondanks deze opvallende overeenkomsten is HD echter in de medische literatuur niet geassocieerd met pathologisch gokken of ander verslavend gedrag. Slechts één onderzoek tot nu toe heeft een gezin beschreven waarin gokproblemen voorkwamen bij verschillende door de HD getroffen familieleden (De Marchi et al., 1998). We speculeren dat de motorische symptomen van patiënten, evenals hun leeftijd en sociale omgeving, tot nu toe hebben voorkomen dat ze pathologisch gokken ontwikkelen, ondanks hun verhoogde gevoeligheid voor dergelijke problemen. Aan de andere kant kan worden verwacht dat de vaak gediagnosticeerde depressie de impulsiviteit en het risico op gokproblemen verhoogt, op basis van correlatieonderzoeken (Clarke, 2006). Een andere verklaring voor het gebrek aan observaties van gokproblemen in de ZvH kan te maken hebben met verschillen in onderliggende neuropathologie. Hoewel de cognitieve stoornissen zeer vergelijkbaar lijken tussen pathologische gokkers en ZvH-patiënten, zijn de emotionele veranderingen van een andere aard. Pathologische gokkers vertonen vooral een verhoogde gevoeligheid voor beloningen, en spoort hen aan om te beginnen en door te gaan met gokken. HD daarentegen is in verband gebracht met een verminderde gevoeligheid voor straffen en negatieve emoties. Dit verschil kan een belangrijke reden zijn waarom patiënten met de ZvH geen verhoogde neiging vertonen om te gokken of ander belonend, verslavend gedrag aan te gaan.
Niettemin kunnen stoornissen in het limbisch cortico-striatale circuit van ZvH-patiënten nog steeds risicovolle besluitvorming bevorderen in situaties met een onzekere uitkomst, zoals aangetoond in de IGT (Doya, 2008). Bovendien maakt de combinatie van verminderde gevoeligheid voor straf, het niet-remmen van impulsieve reacties op directe beloningen en het onvermogen om langetermijnvertraagde beloningen te overwegen en voordelige gedragspatronen dienovereenkomstig af te dwingen, het waarschijnlijk voor ZvH-patiënten om gokproblemen te ontwikkelen, wanneer ze een situatie die dergelijk gedrag bevordert. Karakteristieke problemen van ZvH-patiënten met strategie-verschuiving en symptomen van cognitieve inflexibiliteit en doorzettingsvermogen kunnen bijdragen aan de progressie van pathologisch gedrag in deze situaties. Daarom stellen we voor dat ZvH-patiënten niet de neiging hebben gokken of ander verslavend gedrag te vertonen dat inherent is aan hun neuropathologie, maar dat ze wel een verhoogd risico hebben om een verslaving te ontwikkelen als ze eenmaal gokken. In overeenstemming met dit idee is waargenomen dat patiënten met frontale laesie impulsief worden en vaak slechte beslissingen nemen, maar dat ze geen verhoogd risicogedrag vertonen (Miller, 1992; Bechara et al., 2000). Dit suggereert dat een verminderde besluitvorming en het nemen van risico's of het zoeken naar gedrag niet noodzakelijk samen voorkomen en dat verschillende combinaties van limbische en associatieve / cognitieve stuurcircuitverstoringen verschillende effecten kunnen hebben op risicovolle besluitvorming en gokgedrag. Onze hypothese zou ook verklaren waarom het niet is waargenomen dat ZvH-patiënten slechter scoren op de CGT. Aangezien alle informatie over kansen en waarden van winsten en verliezen vooraf in deze taak beschikbaar is, ontwikkelen ZvH-patiënten mogelijk geen nadelige strategieën, omdat ze niet actief op zoek zijn naar risico's. Dit zou echter moeten worden getest bij meer gevorderde ziektepatiënten.
Als ZvH-patiënten inderdaad een verhoogd risico hebben op het ontwikkelen van pathologisch gokgedrag wanneer ze worden gepresenteerd met de juiste situatie, kan de opkomst van gemakkelijk toegankelijke internetgokmogelijkheden een specifiek risico vormen voor deze patiëntengroep. Zelfs als ze niet actief op zoek gaan naar deze situaties, zullen ZvH-patiënten nu veel meer gokmogelijkheden tegenkomen dan in het verleden. Dit geldt met name voor patiënten die het grootste deel van hun tijd thuis doorbrengen vanwege hun symptomen, waarbij internet een belangrijk middel kan zijn om ze te bezetten. Een hogere kans om deel te nemen aan het gokgedrag kan daarom een onevenredige toename van gerelateerde problemen in de ZvH-populatie veroorzaken. We stellen voor dat zorgverleners zich bewust zijn van deze mogelijke risico's en bij voorkeur proberen te voorkomen dat ZvH-patiënten deelnemen aan (online) gokactiviteiten. Bovendien stellen we dat clinici regelmatig het risico en de prevalentie van gokgerelateerde problemen in de ZvH-populatie moeten beoordelen om patiënten en verzorgers de juiste behandeling en begeleiding te kunnen bieden.
Toekomstige richtingen
Naast epidemiologische studies om de prevalentie van pathologisch gokken en andere verslavingen in de ZvH te beoordelen, kunnen verschillende onderzoekslijnen worden voorgesteld om ons begrip van de in dit document besproken kwesties te vergroten. Allereerst zou het interessant zijn om prestatiedeficiënties op de IGT direct te koppelen aan verstoringen in cortico-striatale activiteit bij ZvH-patiënten. Hiertoe kunnen de hersenactivatiepatronen van HD-patiënten worden bestudeerd met functionele magnetische resonantiebeeldvorming tijdens het uitvoeren van de IGT en vergeleken met activiteit bij normale proefpersonen. De activiteit in het striatum, de dorsolaterale prefrontale cortex en de orbitofrontale cortex is naar verwachting verminderd bij HD-patiënten tijdens de besluitvorming over de IGT.
Om de gedrags- en neurobiologische aspecten van gokgedrag in de ZvH in meer detail te bestuderen, kunnen momenteel beschikbare knaagdierziektemodellen worden gebruikt. Op gedragsniveau kunnen van deze dieren worden verwacht dat zij verminderde prestaties op de IGT vertonen, vergelijkbaar met menselijke patiënten. Knaagdierenversies van de IGT zijn beschikbaar (review: de Visser et al., 2011) en de betrokkenheid van verschillende neuronale structuren in deze modellen is goed gekarakteriseerd (de Visser et al., 2011; van den Bos et al., 2013a, 2014). Daarom zijn dergelijke experimenten haalbaar en kunnen ze gecombineerd worden met een diepgaande analyse van onderliggende neuronale veranderingen in knaagdiermodellen van de ZvH met behulp van een verscheidenheid aan technieken. Bovendien, met de komst van meer ecologische valide onderzoeksmethoden en hulpmiddelen om de ontwikkeling van pathologisch gedrag te beoordelen, kan het risico voor het ontwikkelen van pathologisch gokken worden bestudeerd onder (semi) natuurlijke omstandigheden bij zowel mens als dier (van den Bos et al., 2013a). Samen zullen deze studies van gokgerelateerde symptomen en onderliggende neuropathologie bij zowel menselijke patiënten als diermodellen van de ZvH ons een beter begrip geven van de risico's die verband houden met gokken - en mogelijk ander verslavend gedrag - in HD, en ons vermogen verbeteren om passende behandeling en begeleiding.
Belangenconflict verklaring
De auteurs verklaren dat het onderzoek is uitgevoerd in afwezigheid van commerciële of financiële relaties die kunnen worden beschouwd als een potentieel belangenconflict.
Referenties
Abada, YK, Schreiber, R. en Ellenbroek, B. (2013). Motorische, emotionele en cognitieve stoornissen bij volwassen BACHD-muizen: een model voor de ziekte van Huntington. Behav. Brain Res. 238, 243-251. doi: 10.1016 / j.bbr.2012.10.039
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Albin, RL, Young, AB en Penney, JB (1989). De functionele anatomie van basale ganglia-stoornissen. Trends Neurosci. 12, 366–375. doi: 10.1016/0166-2236(89)90074-x
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Alexander, GE en Crutcher, MD (1990). Functionele architectuur van basale ganglia-circuits: neurale substraten van parallelle verwerking. Trends Neurosci. 13, 266–271. doi: 10.1016/0166-2236(90)90107-l
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Alexander, GE, Crutcher, MD en DeLong, MR (1990). Basale ganglia-thalamocorticale circuits: parallelle substraten voor motor-, oculomotorische, "prefrontale" en "limbische" functies. Prog. Brain Res. 85, 119–146. doi: 10.1016/s0079-6123(08)62678-3
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Alexander, GE, DeLong, MR en Strick, PL (1986). Parallelle organisatie van functioneel gescheiden circuits die basale ganglia en cortex met elkaar verbinden. Annu. Rev Neurosci. 9, 357-381. doi: 10.1146 / annurev.neuro.9.1.357
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Anderson, KE (2011). "Hoofdstuk 2 - Ziekte van Huntington", in Handbook of Clinical Neurology, eds WJ Weiner en E. Tolosa, Hyperkinetic Movement Disorders (Londen: Elsevier), 15-24.
Bechara, A., Damasio, AR, Damasio, H. en Anderson, SW (1994). Ongevoeligheid voor toekomstige gevolgen na schade aan menselijke prefrontale cortex. kennis 50, 7–15. doi: 10.1016/0010-0277(94)90018-3
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Bechara, A., Damasio, H. en Damasio, AR (2000). Emotie, besluitvorming en de orbitofrontale cortex. Cereb. schors 10, 295-307. doi: 10.1093 / cercor / 10.3.295
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Bittenbender, JB en Quadfasel, FA (1962). Rigide en akinetische vormen van de chorea van Huntington. Boog. Neurol. 7, 275-288. doi: 10.1001 / archneur.1962.04210040027003
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Blackmore, L., Simpson, SA en Crawford, JR (1995). Cognitieve prestaties in Britse steekproef van presymptomatische personen die het gen dragen voor de ziekte van Huntington. J. Med. Genet. 32, 358-362. doi: 10.1136 / jmg.32.5.358
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Bonelli, RM en Cummings, JL (2007). Frontale-subcorticale schakelingen en gedrag. Dialogues Clin. Neurosci. 9, 141-151.
Brand, M., Kalbe, E., Labudda, K., Fujiwara, E., Kessler, J., en Markowitsch, HJ (2005). Beperkingen van de besluitvorming bij patiënten met pathologisch gokken. Psychiatry Res. 133, 91-99. doi: 10.1016 / j.psychres.2004.10.003
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Brevers, D., Bechara, A., Cleeremans, A., en Noël, X. (2013). Iowa Gambling Task (IGT): twintig jaar later - gokstoornis en IGT. Voorkant. Psychol. 4: 665. doi: 10.3389 / fpsyg.2013.00665
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Brevers, D., Cleeremans, A., Bechara, A., Laloyaux, C., Kornreich, C., Verbanck, P., et al. (2011a). Tijdsverloop van aandachtsbias voor gokinformatie in gokken met problemen. Psychol. Addict. Behav. 25, 675-682. doi: 10.1037 / a0024201
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Brevers, D., Cleeremans, A., Goudriaan, AE, Bechara, A., Kornreich, C., Verbanck, P., et al. (2012b). Besluitvorming onder onduidelijkheid maar niet onder risico houdt verband met de ernst van het probleemspel. Psychiatry Res. 200, 568-574. doi: 10.1016 / j.psychres.2012.03.053
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Brevers, D., Cleeremans, A., Verbruggen, F., Bechara, A., Kornreich, C., Verbanck, P., et al. (2012a). Impulsieve actie, maar impulsieve keuze, bepaalt de ernst van kansspelen. PLoS One 7: e50647. doi: 10.1371 / journal.pone.0050647
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Brevers, D., Cleeremans, A., Tibboel, H., Bechara, A., Kornreich, C., Verbanck, P., et al. (2011b). Verminderde aandachtsblink voor gokgerelateerde stimuli bij probleemgokkers. J. Behav. Ther. Exp. Psychiatrie 42, 265-269. doi: 10.1016 / j.jbtep.2011.01.005
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Buelow, MT en Suhr, JA (2009). Construeer de geldigheid van de goktaak van iowa. Neuropsychol. Rev. 19, 102–114. doi: 10.1007/s11065-009-9083-4
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Busemeyer, JR en Stout, JC (2002). Een bijdrage van cognitieve beslissingsmodellen aan klinische beoordeling: ontbindende prestaties op de Bechara-goktaak. Psychol. Beoordelen. 14, 253-262. doi: 10.1037 / 1040-3590.14.3.253
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Caine, ED en Shoulson, I. (1983). Psychiatrische syndromen bij de ziekte van Huntington. Am. J. Psychiatry 140, 728-733.
Campbell, MC, Stout, JC en Finn, PR (2004). Verminderde autonome gevoeligheid voor verlies aan goktaak bij de ziekte van Huntington. J. Int. Neuropsychol. Soc. 10, 239-245. doi: 10.1017 / s1355617704102105
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Cavedini, P., Riboldi, G., Keller, R., D'Annucci, A., en Bellodi, L. (2002). Frontale lob disfunctie bij pathologische gokpatiënten. Biol. Psychiatrie 51, 334–341. doi: 10.1016/s0006-3223(01)01227-6
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Clark, L., en Goudriaan, AE (2012). "Neuroimaging in problem gambling," in Encyclopedie van verslavende gedragingen, ed PM Miller (Londen: Elsevier).
Clark, L., en Manes, F. (2004). Sociale en emotionele besluitvorming na frontale lobbenbeschadiging. Neurocase 10, 398-403. doi: 10.1080 / 13554790490882799
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Clarke, D. (2006). Impulsiviteit als bemiddelaar in de relatie tussen depressie en kansspel. Pers. Indivi. Verschillen. 40, 5-15. doi: 10.1016 / j.paid.2005.05.008
Craufurd, D., Thompson, JC en Snowden, JS (2001). Gedragsveranderingen bij de ziekte van Huntington. Neuropsychiatry Neuropsychol. Behav. Neurol. 14, 219-226.
de Boo, GM, Tibben, A., Lanser, JB, Jennekens-Schinkel, A., Hermans, J., Maat-Kievit, A., et al. (1997). Vroege cognitieve en motorische symptomen bij geïdentificeerde dragers van het gen voor de ziekte van Huntington. Boog. Neurol. 54, 1353-1357. doi: 10.1001 / archneur.1997.00550230030012
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
De Marchi, N., Morris, M., Mennella, R., La Pia, S., en Nestadt, G. (1998). Vereniging van obsessief-compulsieve stoornissen en pathologisch gokken met de ziekte van Huntington in een Italiaanse stamboom: mogelijke associatie met de mutatie van de ziekte van Huntington. Acta Psychiatr. Scand. 97, 62–65. doi: 10.1111/j.1600-0447.1998.tb09964.x
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
de Visser, L., Homberg, JR, Mitsogiannis, M., Zeeb, FD, Rivalan, M., Fitoussi, A., et al. (2011). Knaagdierenversies van de goktaak van iowa: kansen en uitdagingen voor het begrip van de besluitvorming. Voorkant. Neurosci. 5: 109. doi: 10.3389 / fnins.2011.00109
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Di Chiara, G. en Bassareo, V. (2007). Beloningssysteem en verslaving: wat dopamine wel en niet doet. Curr. Opin. Pharmacol. 7, 69-76. doi: 10.1016 / j.coph.2007.02.001
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Dias, R., Robbins, TW en Roberts, AC (1996). Dissociatie in prefrontale cortex van affectieve en aandachtsverschuivingen. NATUUR 380, 69-72. doi: 10.1038 / 380069a0
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Dodd, M., Klos, K., Bower, J., Geda, Y., Josephs, K., en Ahlskog, J. (2005). Pathologisch gokken veroorzaakt door geneesmiddelen die worden gebruikt voor de behandeling van de ziekte van Parkinson. Boog. Neurol. 62, 1377-1381. doi: 10.1001 / archneur.62.9.noc50009
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Doya, K. (2008). Modulators van besluitvorming. Nat. Neurosci. 11, 410-416. doi: 10.1038 / nn2077
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Duff, K., Paulsen, JS, Beglinger, LJ, Langbehn, DR en Stout, JC (2007). Psychiatrische symptomen bij de ziekte van Huntington voor de diagnose: de voorspelling-HD-studie. Biol. Psychiatrie 62, 1341-1346. doi: 10.1016 / j.biopsych.2006.11.034
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Duff, K., Paulsen, JS, Beglinger, LJ, Langbehn, DR, Wang, C., Stout, JC, et al. (2010b). "Frontale" gedragingen vóór de diagnose van de ziekte van Huntington en de relatie ervan tot markers van ziekteprogressie: bewijs van vroegtijdig gebrek aan bewustzijn. J. Neuropsychiatry Clin. Neurosci. 22, 196-207. doi: 10.1176 / appi.neuropsych.22.2.196
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Duff, K., Paulsen, J., Mills, J., Beglinger, LJ, Moser, DJ, Smith, MM, et al. (2010a). Milde cognitieve stoornissen bij de prediagnosed ziekte van Huntington. Neurologie 75, 500–507. doi: 10.1212/wnl.0b013e3181eccfa2
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Dumas, EM, van den Bogaard, SJ, Middelkoop, HA en Roos, RA (2013). Een overzicht van cognitie bij de ziekte van Huntington. Voorkant. Biosci. (Schol., Red.) 5, 1-18. doi: 10.2741 / s355
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Epping, EA, Mills, JA, Beglinger, LJ, Fiedorowicz, JG, Craufurd, D., Smith, MM, et al. (2013). Karakterisering van depressie bij prodromale ziekte van Huntington in de neurobiologische voorspellers van HD (PREDICT-HD) -studie. J. Psychiatr. Res. 47, 1423-1431. doi: 10.1016 / j.jpsychires.2013.05.026
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Faure, A., Höhn, S., Von Hörsten, S., Delatour, B., Raber, K., Le Blanc, P., et al. (2011). Veranderde emotionele en motivationele verwerking in het transgene ratmodel voor de ziekte van Huntington. Neurobiol. Leren. Mem. 95, 92-101. doi: 10.1016 / j.nlm.2010.11.010
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Fellows, LK en Farah, MJ (2005). Verschillende onderliggende stoornissen in de besluitvorming na ventromediale en dorsolaterale frontale kwabbeschadiging bij de mens. Cereb. schors 15, 58-63. doi: 10.1093 / cercor / bhh108
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Fielding, SA, Brooks, SP, Klein, A., Bayram-Weston, Z., Jones, L., en Dunnett, SB (2012). Profielen van motorische en cognitieve stoornissen in het transgene rattenmodel van de ziekte van Huntington. Brain Res. Bull. 88, 223-236. doi: 10.1016 / j.brainresbull.2011.09.011
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Fink, KD, Rossignol, J., Crane, AT, Davis, KK, Bavar, AM, Dekorver, NW, et al. (2012). Vroege cognitieve disfunctie in het HD 51 CAG transgene rattenmodel van de ziekte van Huntington. Behav. Neurosci. 126, 479-487. doi: 10.1037 / a0028028
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Fiorillo, CD, Tobler, PN en Schultz, W. (2003). Discrete codering van beloningskans en onzekerheid door dopamineneuronen. Wetenschap 299, 1898-1902. doi: 10.1126 / science.1077349
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Folstein, SE en Folstein, MF (1983). Psychiatrische kenmerken van de ziekte van Huntington: recente benaderingen en bevindingen. Psychiatr. Dev. 1, 193-205.
Foroud, T., Siemers, E., Kleindorfer, D., Bill, DJ, Hodes, ME, Norton, JA, et al. (1995). Cognitieve scores in dragers van het gen voor de ziekte van Huntington vergeleken met niet-dragers. Ann. Neurol. 37, 657-664. doi: 10.1002 / ana.410370516
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Giordani, B., Berent, S., Boivin, MJ, Penney, JB, Lehtinen, S., Markel, DS, et al. (1995). Longitudinale neuropsychologische en genetische koppelingsanalyse van personen met een verhoogd risico op de ziekte van Huntington. Boog. Neurol. 52, 59-64. doi: 10.1001 / archneur.1995.00540250063014
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Gleichgerrcht, E., Ibanez, A., Roca, M., Torralva, T., en Manes, F. (2010). Beslissingsbekendheid bij neurodegeneratieve aandoeningen. Nat. Eerwaarde Neurol. 6, 611-623. doi: 10.1038 / nrneurol.2010.148
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Goudriaan, AE, Oosterlaan, J., de Beurs, E., en Van den Brink, W. (2004). Pathologisch gokken: een uitgebreid overzicht van biobehavelijke bevindingen. Neurosci. Biobehav. Rev. 28, 123-141. doi: 10.1016 / j.neubiorev.2004.03.001
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Graybiel, AM, Aosaki, T., Flaherty, AW en Kimura, M. (1994). De basale ganglia en adaptieve motorbesturing. Wetenschap 265, 1826-1831. doi: 10.1126 / science.8091209
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Griffiths, M. (2003). Internetgokken: problemen, zorgen en aanbevelingen. Cyberpsychol. Behav. 6, 557-568. doi: 10.1089 / 109493103322725333
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Grimbergen, YAM, Knol, MJ, Bloem, BR, Kremer, BPH, Roos, RAC en Munneke, M. (2008). Val- en loopstoornissen bij de ziekte van Huntington. Mov. Disord. 23, 970-976. doi: 10.1002 / mds.22003
Haber, SN en Knutson, B. (2010). Het beloningscircuit: het verbinden van primatenanatomie en menselijke beeldvorming. Neuropsychopharmacology 35, 4-26. doi: 10.1038 / npp.2009.129
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Hadzi, TC, Hendricks, AE, Latourelle, JC, Lunetta, KL, Cupples, LA, Gillis, T., et al. (2012). Beoordeling van corticale en striatale betrokkenheid bij 523 Ziekten van de Huntington ziekte. Neurologie 79, 1708–1715. doi: 10.1212/wnl.0b013e31826e9a5d
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Hahn-Barma, V., Deweer, B., Dürr, A., Dodé, C., Feingold, J., Pillon, B., et al. (1998). Zijn cognitieve veranderingen de eerste symptomen van de ziekte van Huntington? Een studie van gendragers. J. Neurol. Neurosurg. Psychiatrie 64, 172-177. doi: 10.1136 / jnnp.64.2.172
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Hamilton, JM, Zalm, DP, Corey-Bloom, J., Gamst, A., Paulsen, JS, Jerkins, S., et al. (2003). Gedragsafwijkingen dragen bij aan functionele achteruitgang van de ziekte van Huntington. J. Neurol. Neurosurg. Psychiatrie 74, 120-122. doi: 10.1136 / jnnp.74.1.120
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Hansotia, P., Cleeland, CS en Chun, RW (1968). Juvenile Huntington's chorea. Neurologie 18, 217-224.
Heemskerk, A.-W., en Roos, RAC (2011). Dysfagie bij de ziekte van Huntington: een beoordeling. dysphagia 26, 62–66. doi: 10.1007/s00455-010-9302-4
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Henley, SMD, Wild, EJ, Hobbs, NZ, Warren, JD, Frost, C., Scahill, RI, et al. (2008). Defecte emotieherkenning in de vroege ZvH is neuropsychologisch en anatomisch generiek. Neuropsychologia 46, 2152-2160. doi: 10.1016 / j.neuropsychologia.2008.02.025
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Holl, AK, Wilkinson, L., Tabrizi, SJ, Painold, A., en Jahanshahi, M. (2013). Selectieve uitvoerende disfunctie, maar intacte risicovolle besluitvorming bij de vroege ZvH. Mov. Disord. 28, 1104-1109. doi: 10.1002 / mds.25388
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Hoth, KF, Paulsen, JS, Moser, DJ, Tranel, D., Clark, LA, en Bechara, A. (2007). Patiënten met de ziekte van Huntington hebben een verminderd bewustzijn van cognitieve, emotionele en functionele vermogens. J. Clin. Exp. Neuropsychol. 29, 365-376. doi: 10.1080 / 13803390600718958
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Iacono, WG, Malone, SM en McGue, M. (2008). Gedragsmatige ontremming en de ontwikkeling van vroeg beginnende verslaving: gemeenschappelijke en specifieke invloeden. Annu. Rev. Clin. Psychol. 4, 325-348. doi: 10.1146 / annurev.clinpsy.4.022007.141157
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Ille, R., Schäfer, A., Scharmüller, W., Enzinger, C., Schöggl, H., Kapfhammer, HP, et al. (2011). Emotieherkenning en ervaring bij de ziekte van Huntington: een voxel-gebaseerde morfometrie-studie. J. Psychiatry Neurosci. 36, 383-390. doi: 10.1503 / jpn.100143
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Jason, GW, Pajurkova, EM, Suchowersky, O., Hewitt, J., Hilbert, C., Reed, J., et al. (1988). Presymptomatische neuropsychologische stoornissen bij de ziekte van Huntington. Boog. Neurol. 45, 769-773. doi: 10.1001 / archneur.1988.00520310079021
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Johnson, SA, Stout, JC, Solomon, AC, Langbehn, DR, Aylward, EH, Cruce, CB, et al., En Predict-HD-onderzoekers van de Huntington Study Group (2007). Afgezien van afschuw: verminderde herkenning van negatieve emoties voorafgaand aan de diagnose bij de ziekte van Huntington. Hersenen 130, 1732-1744. doi: 10.1093 / hersenen / awm107
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Jones, L. en Hughes, A. (2011). "Pathogene mechanismen bij de ziekte van Huntington", in Internationale evaluatie van neurobiologie, eds J. Brotchie, E. Bezard en P. Jenner, Pathophysiology, Pharmacology and Biochemistry of Dyskinesia (London: Academic Press), 373-418.
Josiassen, RC, Curry, LM en Mancall, EL (1983). Ontwikkeling van neuropsychologische tekorten bij de ziekte van Huntington. Boog. Neurol. 40, 791-796. doi: 10.1001 / archneur.1983.04050120041005
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Julien, CL, Thompson, JC, Wild, S., Yardumian, P., Snowden, JS, Turner, G., et al. (2007). Psychische stoornissen in de preklinische ZvH. J. Neurol. Neurosurg. Psychiatrie 78, 939-943. doi: 10.1136 / jnnp.2006.103309
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Kassubek, J., Juengling, FD, Kioschies, T., Henkel, K., Karitzky, J., Kramer, B., et al. (2004). Topografie van cerebrale atrofie bij de vroege ZvH: een op voxel gebaseerde morfometrische MRI-studie. J. Neurol. Neurosurg. Psychiatrie 75, 213-220. doi: 10.1136 / jnnp.2002.009019
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Kirkwood, SC, Siemers, E., Stout, JC, Hodes, ME, Conneally, PM, Christian, JC, et al. (1999). Longitudinale cognitieve en motorische veranderingen bij presymptomatische gen-dragers van de Huntington-ziekte. Boog. Neurol. 56, 563-568. doi: 10.1001 / archneur.56.5.563
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Kirkwood, SC, Su, JL, Conneally, P. en Foroud, T. (2001). Voortgang van symptomen in het vroege en middenstadium van de ziekte van Huntington. Boog. Neurol. 58, 273-278. doi: 10.1001 / archneur.58.2.273
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Klitzman, R., Thorne, D., Williamson, J., Chung, W., en Marder, K. (2007). Besluitvorming over reproductieve keuzes bij personen met een verhoogd risico op de ziekte van Huntington. J. Genet. Couns. 16, 347–362. doi: 10.1007/s10897-006-9080-1
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Klöppel, S., Stonnington, CM, Petrovic, P., Mobbs, D., Tüscher, O., Craufurd, D., et al. (2010). Prikkelbaarheid bij preklinische ZvH. Neuropsychologia 48, 549-557. doi: 10.1016 / j.neuropsychologia.2009.10.016
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Koller, WC en Trimble, J. (1985). De gangafwijking van de ziekte van Huntington. Neurologie 35, 1450-1454. doi: 10.1212 / wnl.35.10.1450
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Kravitz, AV, Tye, LD en Kreitzer, AC (2012). Verschillende rollen voor directe en indirecte route striatale neuronen in versterking. Nat. Neurosci. 15, 816-818. doi: 10.1038 / nn.3100
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Labuschagne, I., Jones, R., Callaghan, J., Whitehead, D., Dumas, EM, Say, MJ, et al. (2013). Emotionele gebreken in gezichtsherkenning en medicatie-effecten bij pre-manifeste door stadium-II ziekte van Huntington. Psychiatry Res. 207, 118-126. doi: 10.1016 / j.psychres.2012.09.022
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Lange, KW, Sahakian, BJ, Quinn, NP, Marsden, CD en Robbins, TW (1995). Vergelijking van de uitvoerende en visueel-ruimtelijke geheugenfunctie bij de ziekte van Huntington en dementie van het Alzheimertype, afgestemd op de mate van dementie. J. Neurol. Neurosurg. Psychiatrie 58, 598-606. doi: 10.1136 / jnnp.58.5.598
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Lawrence, AD, Sahakian, BJ, Hodges, JR, Rosser, AE, Lange, KW en Robbins, TW (1996). Uitvoerende en mnemonische functies bij de vroege ZvH. Hersenen 119, 1633-1645. doi: 10.1093 / brein / 119.5.1633
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Li, SH en Li, XJ (2004). Huntingtine-eiwit interacties en de pathogenese van de ziekte van Huntington. Trends Genet. 20, 146-154. doi: 10.1016 / j.tig.2004.01.008
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Louis, ED, Lee, P., Quinn, L., en Marder, K. (1999). Dystonie bij de ziekte van Huntington: prevalentie en klinische kenmerken. Mov. Disord. 14, 95–101. doi: 10.1002/1531-8257(199901)14:1<95::aid-mds1016>3.0.co;2-8
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Lyketsos, CG, Rosenblatt, A. en Rabins, P. (2004). Vergeten frontale kwabsyndroom of "syndroom van de uitvoerende disfunctie". Psychosomatiek 45, 247-255. doi: 10.1176 / appi.psy.45.3.247
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
MacDonald, ME, et al., En Huntington's Disease Collaborative Research Group (1993). Een nieuw gen dat een trinucleotide-herhaling bevat die is uitgebreid en onstabiel op de chromosomen van de Huntington. Cel 72, 971–983. doi: 10.1016/0092-8674(93)90585-e
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Manes, F., Sahakian, B., Clark, L., Rogers, R., Antoun, N., Aitken, M., et al. (2002). Besluitvormingsprocessen na schade aan de prefrontale cortex. Hersenen 125, 624-639. doi: 10.1093 / hersenen / awf049
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
McAlonan, K., en Brown, VJ (2003). Orbitale prefrontale cortex bemiddelt omkerend leren en verschuift niet aandachtig in de rat. Behav. Brain Res. 146, 97-103. doi: 10.1016 / j.bbr.2003.09.019
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Miller, LA (1992). Impulsiviteit, nemen van risico's en het vermogen om gefragmenteerde informatie na frontale lobectomie te synthetiseren. Neuropsychologia 30, 69–79. doi: 10.1016/0028-3932(92)90015-e
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Newman, JP (1987). Reactie op straf in extraverts en psychopaten: implicaties voor het impulsieve gedrag van ongeremde individuen. J. Res. Pers. 21, 464–480. doi: 10.1016/0092-6566(87)90033-x
O'Doherty, J., Kringelbach, ML, Rolls, ET, Hornak, J., en Andrews, C. (2001). Abstracte belonings- en strafrepresentaties in de menselijke orbitofrontale cortex. Nat. Neurosci. 4, 95-102. doi: 10.1038 / 82959
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Papp, KV, Kaplan, RF en Snyder, PJ (2011). Biologische markers van cognitie bij prodromale ZvH: een review. Brain Cogn. 77, 280-291. doi: 10.1016 / j.bandc.2011.07.009
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Paradiso, S., Turner, BM, Paulsen, JS, Jorge, R., Ponto, LLB en Robinson, RG (2008). Neurale basen van dysforie bij de vroege ZvH. Psychiatry Res. 162, 73-87. doi: 10.1016 / j.pscychresns.2007.04.001
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Paton, JJ en Louie, K. (2012). Beloning en straf verlicht. Nat. Neurosci. 15, 807-809. doi: 10.1038 / nn.3122
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Paulsen, JS, Langbehn, DR, Stout, JC, Aylward, E., Ross, CA, Nance, M., et al. (2008). Detectie van de ziekte van Huntington decennia vóór de diagnose: de voorspelling-ZvH studie. J. Neurol. Neurosurg. Psychiatrie 79, 874-880. doi: 10.1136 / jnnp.2007.128728
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Peltsch, A., Hoffman, A., Armstrong, I., Pari, G., en Munoz, DP (2008). Saccadische stoornissen bij de ziekte van Huntington. Exp. Brain Res. 186, 457–469. doi: 10.1007/s00221-007-1248-x
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Potenza, MN (2013). Neurobiologie van gokgedrag. Curr. Opin. Neurobiol. 23, 660-667. doi: 10.1016 / j.conb.2013.03.004
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Ramig, LA (1986). Akoestische analyse van fonatie bij patiënten met de ziekte van Huntington. Voorlopig rapport. Ann. Otol. Rhinol. Laryngol. 95, 288-293.
Raylu, N. en Oei, TPS (2002). Pathologisch gokken. Een uitgebreide beoordeling. Clin. Psychol. Rev. 22, 1009–1061. doi: 10.1016/S0272-7358(02)00101-0
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Reiner, A., Dragatsis, I., en Dietrich, P. (2011). "Genetica en neuropathologie van de ziekte van Huntington", in Internationale evaluatie van neurobiologie, eds J. Brotchie, E. Bezard en P. Jenner, Pathophysiology, Pharmacology and Biochemistry of Dyskinesia (London: Academic Press), 325-372.
Rogers, RD, Everitt, BJ, Baldacchino, A., Blackshaw, AJ, Swainson, R., Wynne, K., et al. (1999). Ontbindbare tekorten in de beslissingskennis van chronische amfetaminemisbruikers, opiaatgebruikers, patiënten met focale schade aan de prefrontale cortex en normale, door tryptofaan verarmde vrijwilligers: bewijs voor monoaminerge mechanismen. Neuropsychopharmacology 20, 322–339. doi: 10.1016/s0893-133x(98)00091-8
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Roos, RA (2010). Ziekte van Huntington: een klinische beoordeling. Orphanet J. Rare Dis. 5:40. doi: 10.1186/1750-1172-5-40
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Rosas, HD, Hevelone, ND, Zaleta, AK, Greve, DN, Salat, DH en Fischl, B. (2005). Regionale corticale uitdunning bij preklinische Ziekte van Huntington en de relatie ervan tot cognitie. Neurologie 65, 745-747. doi: 10.1212 / 01.wnl.0000174432.87383.87
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Rosenblatt, A. (2007). Neuropsychiatrie van de ziekte van Huntington. Dialogues Clin. Neurosci. 9, 191-197.
Rothlind, JC, Bylsma, FW, Peyser, C., Folstein, SE en Brandt, J. (1993). Cognitieve en motorische correlaten van het dagelijks functioneren bij de vroege ZvH. J. Nerv. Ment. Dis. 181, 194–199. doi: 10.1097/00005053-199303000-00008
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Rushworth, MFS, Behrens, TEJ, Rudebeck, PH en Walton, ME (2007). Contrasterende rollen voor cingulate en orbitofrontal cortex bij beslissingen en sociaal gedrag. Trends Cogn. Sci. 11, 168-176. doi: 10.1016 / j.tics.2007.01.004
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Sánchez-Castañeda, C., Cherubini, A., Elifani, F., Péran, P., Orobello, S., Capelli, G., et al. (2013). Op zoek naar biomarkers voor de ziekte van Huntington door middel van multimodale, cross-sectionele basale ganglia-beeldvorming. Brommen. Brain Mapp. 34, 1625-1635. doi: 10.1002 / hbm.22019
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Sesack, SR en Grace, AA (2010). Cortico-basale ganglia-beloningsnetwerk: microcircuitry. Neuropsychopharmacology 35, 27-47. doi: 10.1038 / npp.2009.93
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Shannon, KM (2011). "Hoofdstuk 1 - Ziekte van Huntington - klinische tekenen, symptomen, presymptomatische diagnose en diagnose," in Handbook of Clinical Neurology, eds WJ Weiner en E. Tolosa, Hyperkinetic Movement Disorders (Londen: Elsevier), 3-13.
Sharpe, L. (2002). Een geherformuleerd cognitief-gedragsmodel van probleemgokken. Een biopsychosociaal perspectief. Clin. Psychol. Rev. 22, 1–25. doi: 10.1016/s0272-7358(00)00087-8
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Shiwach, R. (1994). Psychopathologie bij patiënten met de ziekte van Huntington. Acta Psychiatr. Scand. 90, 241–246. doi: 10.1111/j.1600-0447.1994.tb01587.x
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Smith, MA, Brandt, J. en Shadmehr, R. (2000). Motorische stoornis bij de ziekte van Huntington begint als een stoornis in de regeling van de foutterugkoppeling. NATUUR 403, 544-549. doi: 10.1038 / 35000576
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Snell, RG, MacMillan, JC, Cheadle, JP, Fenton, I., Lazarou, LP, Davies, P., et al. (1993). Verband tussen trinucleotide herhalingsuitzetting en fenotypische variatie in de ziekte van Huntington. Nat. Genet. 4, 393-397. doi: 10.1038 / ng0893-393
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Stine, OC, Pleasant, N., Franz, ML, Abbott, MH, Folstein, SE en Ross, CA (1993). Correlatie tussen de aanvangsleeftijd van de ziekte van Huntington en de lengte van de trinucleotide-herhaling in IT-15. Brommen. Mol. Genet. 2, 1547-1549. doi: 10.1093 / hmg / 2.10.1547
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Stout, JC, Paulsen, JS, Queller, S., Solomon, AC, Whitlock, KB, Campbell, JC, et al. (2011). Neurocognitieve symptomen bij prodromale ziekte van Huntington. Neuropsychologie 25, 1-14. doi: 10.1037 / a0020937
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Stout, JC, Rodawalt, WC en Siemers, ER (2001). Risicovolle besluitvorming bij de ziekte van Huntington. J. Int. Neuropsychol. Soc. 7, 92-101. doi: 10.1017 / S1355617701711095
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Tabrizi, SJ, Langbehn, DR, Leavitt, BR, Roos, RA, Durr, A., Craufurd, D., et al. (2009). Biologische en klinische manifestaties van de ziekte van Huntington in het longitudinale TRACK-HD-onderzoek: transversale analyse van basisgegevens. Lancet Neurol. 8, 791–801. doi: 10.1016/S1474-4422(09)70170-X
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Tekin, S. en Cummings, JL (2002). Frontale-subcorticale neuronale circuits en klinische neuropsychiatrie: een update. J. Psychosom. Res. 53, 647–654. doi: 10.1016/s0022-3999(02)00428-2
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Thieben, MJ, Duggins, AJ, Good, CD, Gomes, L., Mahant, N., Richards, F., et al. (2002). De verdeling van structurele neuropathologie bij preklinische ZvH. Hersenen 125, 1815-1828. doi: 10.1093 / hersenen / awf179
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Tian, J., Herdman, SJ, Zee, DS en Folstein, SE (1992). Houdingsstabiliteit bij patiënten met de ziekte van Huntington. Neurologie 42, 1232-1238. doi: 10.1212 / wnl.42.6.1232
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Unschuld, PG, Joel, SE, Pekar, JJ, Reading, SA, Oishi, K., McEntee, J., et al. (2012). Depressieve symptomen bij prodromale Ziekte van Huntington correleren met stroop-interferentie-gerelateerde functionele connectiviteit in de ventromediale prefrontale cortex. Psychiatry Res. 203, 166-174. doi: 10.1016 / j.pscychresns.2012.01.002
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van den Bogaard, SJ, Dumas, EM, Acharya, TP, Johnson, H., Langbehn, DR, Scahill, RI, et al. (2011). Vroege atrofie van pallidum en accumbens nucleus bij de ziekte van Huntington. J. Neurol. 258, 412–420. doi: 10.1007/s00415-010-5768-0
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van den Bos, R., Davies, W., Dellu-Hagedorn, F., Goudriaan, AE, Granon, S., Homberg, J., et al. (2013a). Cross-species-benaderingen voor pathologisch gokken: een beoordeling gericht op sekseverschillen, kwetsbaarheid van adolescenten en ecologische validiteit van onderzoeksinstrumenten. Neurosci. Biobehav. Rev. 37, 2454-2471. doi: 10.1016 / j.neubiorev.2013.07.005
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van den Bos, R., Homberg, J., en de Visser, L. (2013b). Een kritische beoordeling van sekseverschillen bij besluitvormingstaken: focus op de goktaak van iowa. Behav. Brain Res. 238, 95-108. doi: 10.1016 / j.bbr.2012.10.002
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van den Bos, R., Koot, S., en de Visser, L. (2014). Een knaagdierversie van de goktaak van iowa: 7 jaar van vooruitgang. Voorkant. Psychol. 5: 203.doi: 10.3389 / fpsyg.2014.00203
van Duijn, E., Kingma, EM en van der Mast, RC (2007). Psychopathologie bij geverifieerde genen dragers van de ziekte van Huntington. J. Neuropsychiatry Clin. Neurosci. 19, 441-448. doi: 10.1176 / appi.neuropsych.19.4.441
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van Duijn, E., Reedeker, N., Giltay, EJ, Eindhoven, D., Roos, RAC en van der Mast, RC (2014). Verloop van prikkelbaarheid, depressie en apathie bij de ziekte van Huntington in verband met motorische symptomen gedurende een follow-up periode van twee jaar. Neurodegener. Dis. 13, 9-16. doi: 10.1159 / 000343210
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van Holst, RJ, van den Brink, W., Veltman, DJ, en Goudriaan, AE (2010). Waarom gokkers niet winnen: een overzicht van cognitieve en neuroimaging-resultaten bij pathologisch gokken. Neurosci. Biobehav. Rev. 34, 87-107. doi: 10.1016 / j.neubiorev.2009.07.007
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
van Holst, RJ, Veltman, DJ, Büchel, C., Van den Brink, W., en Goudriaan, AE (2012). Vervormde verwachtingscodering bij probleemgokken: is het verslavend in de anticipatie? Biol. Psychiatrie 71, 741-748. doi: 10.1016 / j.biopsych.2011.12.030
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Verny, C., Allain, P., Prudean, A., Malinge, MC, Gohier, B., Scherer, C., et al. (2007). Cognitieve veranderingen in asymptomatische dragers van het gen voor de mutatie van de ziekte van Huntington. EUR. J. Neurol. 14, 1344-1350. doi: 10.1111 / j.1468-1331.2007.01975.x
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Volkow, ND, Fowler, JS en Wang, GJ (2002). De rol van dopamine bij geneesmiddelversterking en verslaving bij mensen: resultaten van beeldvormende onderzoeken. Behav. Pharmacol. 13, 355–366. doi: 10.1097/00008877-200209000-00008
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Vonsattel, JP en DiFiglia, M. (1998). De ziekte van Huntington. J. Neuropathol. Exp. Neurol. 57, 369–384. doi: 10.1097/00005072-199805000-00001
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Vonsattel, JPG, Keller, C., en Cortes Ramirez, EP (2011). Hoofdstuk 4 - Ziekte van Huntington - neuropathologie ”in Handbook of Clinical Neurology, eds W. Weiner en E. Tolosa, Hyperkinetic Movement Disorders (Londen: Elsevier), 83-100.
Vonsattel, JPG (2008). Ziekte-modellen voor de ziekte van Huntington en menselijke neuropathologie: overeenkomsten en verschillen. Acta Neuropathol. 115, 55–69. doi: 10.1007/s00401-007-0306-6
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Watkins, LHA, Rogers, RD, Lawrence, AD, Sahakian, BJ, Rosser, AE en Robbins, TW (2000). Slechte planning, maar intacte besluitvorming bij de vroege ZvH: implicaties voor specifieke fronto-striatale pathologie. Neuropsychologia 38, 1112–1125. doi: 10.1016/s0028-3932(00)00028-2
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Weintraub, D., Papay, K., Siderowf, A., en Parkinson's Progression Markers Initiative. (2013). Screening op symptomen van impulscontrole bij patiënten met de novo ziekte van Parkinson: een case-control studie. Neurologie 80, 176–180. doi: 10.1212/wnl.0b013e31827b915c
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Witjas, T., Eusebio, A., Fluchère, F., en Azulay, JP (2012). Verslavend gedrag en de ziekte van Parkinson. Eerwaarde Neurol. (Parijs) 168, 624-633. doi: 10.1016 / j.neurol.2012.06.014
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Wolf, RC, Vasic, N., Schönfeldt-Lecuona, C., Landwehrmeyer, GB, en Ecker, D. (2007). Dorsolaterale disfunctie van de prefrontale cortex bij presymptomatische ziekte van Huntington: bewijs van aan gebeurtenissen gerelateerde fMRI. Hersenen 130, 2845-2857. doi: 10.1093 / hersenen / awm210
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Yin, HH en Knowlton, BJ (2006). De rol van de basale ganglia in gewoontevorming. Nat. Rev Neurosci. 7, 464-476. doi: 10.1038 / nrn1919
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Yin, HH, Ostlund, SB en Balleine, BW (2008). Beloningsgestuurd leren voorbij dopamine in de nucleus accumbens: de integratieve functies van cortico-basale ganglia-netwerken. EUR. J. Neurosci. 28, 1437-1448. doi: 10.1111 / j.1460-9568.2008.06422.x
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Young, AB, Shoulson, I., Penney, JB, Starosta-Rubinstein, S., Gomez, F., Travers, H., et al. (1986). Ziekte van Huntington in Venezuela Neurologische kenmerken en functionele achteruitgang. Neurologie 36, 244-249. doi: 10.1212 / WNL.36.2.244
Pubmed Abstract | Pubmed Volledige tekst | CrossRef Volledige tekst
Sleutelwoorden: Ziekte van Huntington, nemen van risico's, gokken, prefrontale cortex, basale ganglia, disinhibtie
Aanbeveling: Kalkhoven C, Sennef C, Peeters A en van den Bos R (2014) Risico's en pathologisch gokgedrag bij de ziekte van Huntington. Voorkant. Behav. Neurosci. 8: 103. doi: 10.3389 / fnbeh.2014.00103
Ontvangen: 30 November 2013; Paper in behandeling gepubliceerd: 18 januari 2014;
Geaccepteerd: 12 maart 2014; Gepubliceerd online: 02 april 2014.
Bewerkt door:
Patrick Anselme, Universiteit van Luik, België
Beoordeeld door:
Damien Brevers, Université Libre de Bruxelles, België
Bryan F. Singer, University of Michigan, USA
